齐鲁制药公布艾帕洛利托沃瑞利单抗联合化疗宫颈癌研究最新结果
 |
济南2023年10月26日 /美通社/ -- 10月22日,在2023年欧洲肿瘤内科学会(ESMO)年会上,齐鲁制药公布了艾帕洛利托沃瑞利单抗(QL1706)联合化疗加或不加贝伐珠单抗一线治疗复发或转移性宫颈癌(r/mCC)的多中心、单臂II期临床研究最新研究结果,报告人为辽宁省肿瘤医院王丹波教授。
艾帕洛利托沃瑞利单抗联合化疗加或不加贝伐珠单抗一线治疗复发/转移性宫颈癌显示出良好的客观缓解率和生存获益,安全性可控且未观察到新的安全信号,有望成为复发/转移性宫颈癌一线治疗的新选择。
一、研究背景
目前r/mCC的标准一线治疗优选方案为顺铂或卡铂联合紫杉醇加贝伐珠单抗,同时要考虑疗效和安全性;对PD-L1表达阳性的r/mCC患者,推荐采用PD-1抑制剂帕博利珠单抗联合化疗加或不加贝伐珠单抗作为一线标准治疗。[1-2] 免疫联合化疗已成为复发/转移性宫颈癌的标准治疗。根据KEYNOTE-826研究最新结果,联合帕博利珠单抗后,免疫联合化疗加或不加贝伐珠单抗一线治疗PD-L1阳性(CPS≥1)r/mCC的中位无进展生存期(PFS)从8.2个月延长到10.4个月,中位总生存期(OS)从16.5个月延长到28.6个月。[3-4] 尽管PD-1抑制剂联合化疗与化疗相比显著改善了患者生存,患者的生存获益仍然较有限,存在未满足的临床需求。
二、研究设计
本次研究纳入未接受过系统治疗的复发或转移性宫颈癌患者,分别接受艾帕洛利托沃瑞利单抗联合化疗(队列1)或再联合贝伐珠单抗(队列2)治疗,直至疾病进展、出现不可耐受的毒性,或患者撤回知情同意。研究的主要终点为安全性,次要终点包括研究者根据实体瘤反应评价标准(RECIST)v1.1评估的ORR、缓解持续时间(DOR)、疾病控制率(DCR)和PFS,以及OS。研究设计如图1所示。

图1:艾帕洛利托沃瑞利单抗联合化疗加或不加贝伐珠单抗一线治疗复发或转移性宫颈癌临床研究设计
三、研究结果
研究共入组60例患者,队列1和队列2各30例,分别接受艾帕洛利托沃瑞利单抗联合顺铂/卡铂加紫杉醇或再加贝伐珠单抗治疗。所有患者的平均年龄为52.0岁,58.3%的患者ECOG行为学评分为1;78.3%的患者的病理类型为鳞癌,86.7%的患者为复发性宫颈癌。
截至2023年4月24日,中位随访时间为14.0个月,共有58例患者至少接受1次基线后疗效评估,客观缓解率ORR为81.0% (95% CI, 68.6–90.1),其中有8例患者达到完全缓解(CR),39例患者达到部分缓解(PR);DCR为98.3% (95% CI,90.8–100.0)。中位PFS达到14.3个月(95% CI,9.2个月–不可评估),中位OS未达到。联合贝伐珠单抗队列2的中位PFS达到16.4个月。(图2)
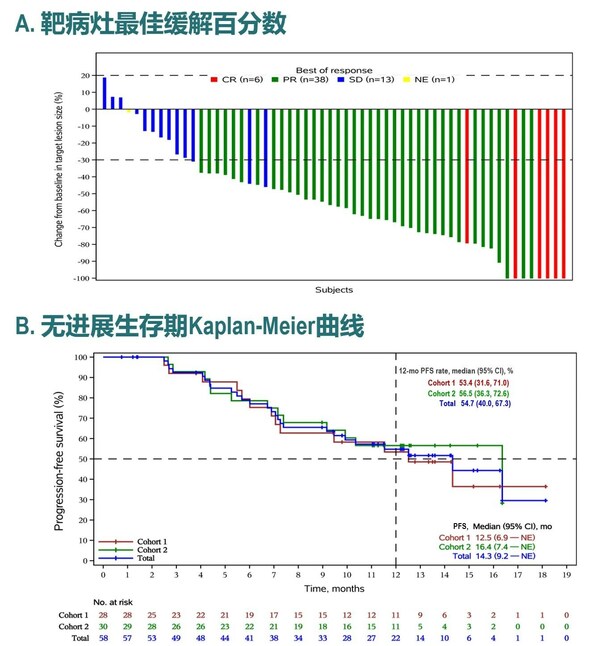
图2:艾帕洛利托沃瑞利单抗联合化疗加或不加贝伐珠单抗一线治疗复发或转移性宫颈癌的靶病灶最佳缓解百分数(A)和无进展生存期Kaplan-Meier曲线(B)
在安全性方面,所有患者发生治疗相关不良事件(TRAEs),其中3级及以上不良事件的发生率为71.7%;最常见的TRAEs为白细胞计数减少 (71.3%)、中性粒细胞计数减少(68.3%)和贫血(43.3%)。治疗相关严重不良事件的发生率为30%;免疫相关不良事件(irAEs)的发生率为13.3%;导致治疗停止的TRAEs的发生率为26.7%;治疗相关死亡的发生率为1.7%(可能为贝伐珠单抗相关)。(图3)
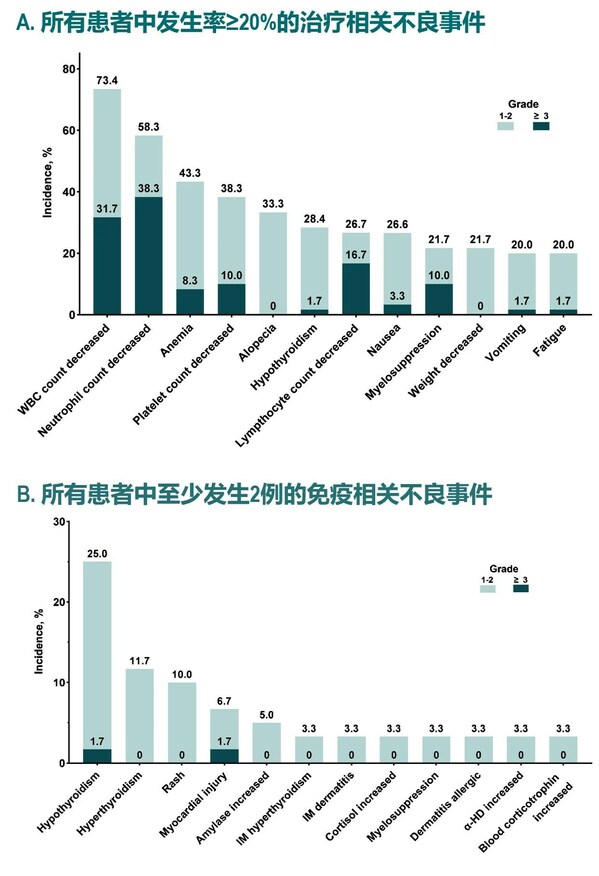
图3:所有患者治疗相关不良事件发生率(A)和免疫相关不良事件发生率(B)
三、小结
本研究结果显示,艾帕洛利托沃瑞利单抗联合化疗加或不加贝伐珠单抗一线治疗r/mCC具有良好的疗效和安全性,且不区分PD-L1表达水平,患者均显示获益。
基于此项研究结果,艾帕洛利托沃瑞利单抗联合化疗加或不加贝伐珠单抗治疗持续性、复发性或转移性宫颈癌的III期临床研究正在进行中。艾帕洛利托沃瑞利单抗用于治疗经过至少一线含铂标准治疗失败的复发性或转移性的宫颈癌患者的新药上市申请已于今年8月获得CDE受理。
参考文献:
1.中国临床肿瘤学会指南工作委员会. 宫颈癌诊疗指南[M]. 2023. 北京:人民卫生出版社, 2023:70.
2.Tewari KS, et al. Improved survival with bevacizumab in advanced cervical cancer. N Engl J Med. 2014 Feb 20;370(8):734-43. doi: 10.1056/NEJMoa1309748. Erratum in: N Engl J Med. 2017 17;377(7):702.
3.Colombo N, et al. Pembrolizumab for Persistent, Recurrent, or Metastatic Cervical Cancer. N Engl J Med. 2021 11;385(20):1856-1867.
4.J Clin Oncol 41, 2023 (suppl 16; abstr 5500) .
本文RSS来源:美通社
标签:
- Kubota Glass® 参展厦门国际光学博览会(Xiamen Internationa...
- "湾"聚全球健康力•共创商贸新纪元 2025深圳国际健康与营养保健品展12月启幕
- 凌科药业公布LNK01004治疗中重度特应性皮炎的临床Ⅱ期试验关键数据
- 行业领先:自免模型专家禾开生物升级自免及过敏疾病模型数据库HKEY-AIDMD3.0,破解...
- Aji Bio-Pharma荣获“2024年度最佳ADC临床前出版物”奖
- 正雅2025中亚市场战略深入拓展,彰显国际品牌实力
- 拜耳发布第三季度财报:确认2025年集团展望,战略重点领域取得持续进展
- 正雅闪耀2025COS正畸年会,"智慧正畸城"引领行业创新风潮
- 继EG12014台康生技再度与山德士签订第二个HER2生物类似药EG1206A全球销售合约
- 世界肺炎日丨秋冬时节老年肺炎高发,专家呼吁早预防早诊治